Описание.
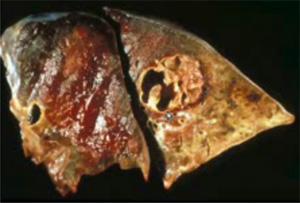
Абсцесс легкого (АЛ) — ограниченный некротический очаг в легочной паренхиме с гнойным содержимым. Гангрена легкого (ГЛ) — более тяжелое патологическое состояние, характеризующееся обширным некрозом и ихорозным распадом легкого, без склонности к четкому отграничению и быстрому расплавлению ткани. Переходная форма между АЛ и ГЛ — так называемый гангренозный абсцесс, при котором процессы некроза и распада легочной ткани более выражены, чем при АЛ, но менее распространены, чем при гангрене.
Происхождение и развитие.
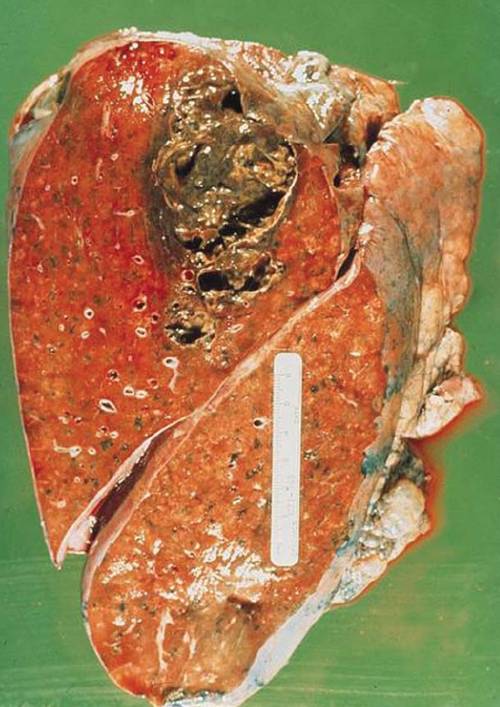
Причиной АЛ и ГЛ являются: некротизирующие и пиогенные бактерии; инфаркт легкого — септический эмбол, васкулиты; бронхолегочная карцинома, инфицированные кисты; силикоз; пневмокониоз.
Инфекция заносится в легкие в результате аспирации носо- и ротоглоточного содержимого. Предрасполагают к АЛ факторы и процессы, вызывающие механическую или функциональную обструкцию бронхов — опухоли, инородные тела, стеноз бронха. В зависимости от варианта развития различают постпневмонические, обтурационные, аспирационные, гематогенно-эмболические, лимфогенные и травматические абсцессы. АЛ может быть острым и хроническим.
Симптомы.
Заболевание начинается постепенно. На протяжении нескольких недель симптоматика заметно ухудшается. Повышается температура, появляются боли в грудной клетке, одышка, чувство слабости, ухудшается аппетит, уменьшается масса тела. Физикально над зоной поражения определяется притупление перкуторного звука; дыхание ослабленное или не проводится. После прорыва абсцесса в бронх состояние больного заметно улучшается. Прорыву гнойника в бронх часто сопутствует приступ кашля с внезапным выделением большого количества гнойной мокроты.
Клиника ГЛ схожа с клиникой АЛ, но характеризуется более тяжелым течением с выраженной интоксикацией, высокой лихорадкой, ознобом. Обращает на себя внимание резкий зловонный запах изо рта, обусловленный распадом в легких гангренозного очага.
Возможны следующие осложнения АЛ и ГЛ: прорыв гнойника в плевральную полость с развитием пиопневмоторакса; легочное кровотечение; напряженный клапанный пневмоторакс; септикопиемия; вторичные бронхоэктазы, амилоидоз.
Диагностика.
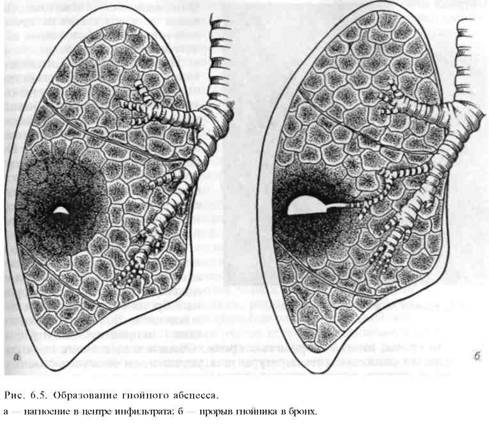
При диагностике АЛ и ГЛ учитывают клинические признаки. В начальной фазе на рентгенограммах видна массивная воспалительная инфильтрация, в более поздние сроки — участки просветления, горизонтальный уровень жидкости в полости гнойника.
В мокроте больного с АЛ присутствуют большое количество разрушающихся лейкоцитов; обрывки распадающейся легочной ткани, эластические волокна; кристаллы гематоидина, холестерина, жирных кислот.
Лечение.
Основой лечения большинства больных с легочными нагноениями является интенсивная комплексная консервативная терапия с оптимальным дренированием гнойных полостей.
При аэробной микрофлоре показано назначение полусинтетических пенициллинов (метициллин, оксациллин, диклоксациллин и др.), а также антибиотиков широкого спектра действия, особенно цефалоспоринов (кефзол, цефамизин, цефалотин, цефалоридин и др.) и полусинтетических макролидов (ристомицин, ванкомицин, линкомицин). В случае подтвержденного присутствия анаэробной микрофлоры препаратом выбора считают клиндомицин.
Одновременно проводятся также массивная дезинтоксикационная инфузионная (гемодез, полиглюкин) и десенсибилизирующая терапия.
Резекция легкого показана при массивном кровохарканьи, злокачественном перерождении, сопутствующем бронхоэктазе и гангрене легкого.


